Come riconoscere la trombosi: cause, sintomi e gestione
Ultima modifica: 7 Luglio 2025
Hai bisogno di un parere su questa condizione?

Dott. Giovanni Schininà
30 minuti - 70 € 9 anni di esperienza Area di Ematologia Richiedi una televisita con: Dott. Giovanni SchininàGarantito in 24 ore! Con questo specialista o un suo collega.
Cos’è la trombosi
La trombosi è la formazione di un coagulo di sangue all’interno dei vasi sanguigni, sia venosi che arteriosi, che limita il flusso naturale dello stesso sangue e provoca sequele cliniche.
La capacità del sangue di fluire liberamente nei vasi si basa sulla complessa omeostasi che esiste tra le cellule del sangue (comprese le piastrine), le proteine plasmatiche, i fattori della coagulazione, i fattori infiammatori e le citochine e il rivestimento endoteliale all’interno del lume delle arterie e delle vene.
Quando c’è uno squilibrio in questo processo fisiologico, può esserci un aumento del rischio di sviluppare una trombosi rispetto a una coagulopatia (aumento del rischio di sanguinamento).
Nel nostro articolo vedremo quali sono le cause che possono provocare l’insorgenza di una trombosi. Vedremo i sintomi che si possono sviluppare, come fare a riconoscerli e come viene gestita la malattia.
Cosa provoca lo sviluppo della trombosi?
La causa della trombosi è multifattoriale. La trombosi si verifica quando c’è uno squilibrio nell’anticoagulazione endogena e nell’emostasi.
Storicamente, tre fattori comuni predispongono alla trombosi:
- Un danno al rivestimento endoteliale della parete vasale;
- Uno stato di ipercoagulabilità;
- La stasi del sangue arterioso o venoso.
Questi tre fattori sono conosciuti con l’eponimo “triade di Virchow”. Rudolf Virchow propose la triade nel 1856. La presenza di questi tre fattori aumenta il rischio di trombosi.
Il danno alla parete endoteliale è causato da diversi elementi che possono includere l’interruzione diretta del vaso tramite posizionamento di un catetere, traumi o interventi chirurgici.
Triade di Virchow
L’ipercoagulabilità è un concetto ematologico generale che significa semplicemente un aumento del rischio di trombosi (cioè, trombogenico) attraverso livelli aumentati di componenti protrombotici nel flusso sanguigno.
Questa ipercoagulabilità è dovuta a una varietà di alterazioni del sistema coagulativo ed emostatico, che possono derivare da fattori infiammatori, variazioni della viscosità del sangue e dei suoi componenti, aumento delle citochine e delle proteine protrombotiche in circolazione, o carenze di fattori anticoagulanti naturali o endogeni. Gli stati di ipercoagulabilità possono essere acquisiti o ereditati.
Le forme ereditarie sono rare, ma includono esempi come il deficit di antitrombina III, i deficit di proteina C e S, il fattore V di Leiden (resistenza alla proteina C attivata) o le mutazioni del gene della protrombina (tra molti altri). L’ipercoagulabilità acquisita è molto più comune e può derivare da farmaci (p. es., contraccettivi orali, estrogeni o altri sostituti ormonali), condizioni infiammatorie recenti come gravidanza, chirurgia, trauma o infezione e condizioni infiammatorie croniche (p. es., obesità patologica, malattia reumatologica, colite ulcerosa, forte fumo).
Anche il cancro è un noto fattore di rischio per l’ipercoagulabilità, poiché le cellule tumorali possono esprimere una varietà di proteine procoagulanti.
Il terzo aspetto della triade di Virchow include la stasi arteriosa o venosa del sangue, che potrebbe essere dovuta a immobilità, gravidanza o flusso sanguigno alterato derivante da precedenti trombosi (p. es., coagulo sanguigno residuo, rimodellamento o fibrosi dei vasi sanguigni o aterosclerosi). Anche i lunghi viaggi con mobilità ridotta possono diventare un fattore di rischio per la trombosi.
L’età e il sesso contribuiscono allo sviluppo della trombosi. L’avanzare dell’età si associa a un rischio relativamente aumentato di trombosi: studi hanno dimostrato che le persone anziane hanno un aumento della produzione di fattori della coagulazione protrombotici come il fattore di von Willebrand e la trombina.
Caratteristiche della trombosi venosa e della trombosi arteriosa
Tipicamente, la trombosi venosa inizia con un danno endoteliale, mentre la trombosi arteriosa inizia con l’aterosclerosi. Tuttavia, alcuni studi hanno dimostrato che esiste un legame tra questi due tipi di trombosi. Ad esempio, Prandoni et al. (2006) hanno ipotizzato che questi due tipi di trombosi siano innescati dagli stessi stimoli biologici che attivano la coagulazione e le vie infiammatorie.
Entrambi i tipi di trombosi hanno fattori di rischio simili, tra cui età, obesità, fumo, infiammazione cronica, sindrome metabolica e altri descritti in precedenza. Dopo l’identificazione di una trombosi confermata, bisogna valutare attentamente se eventuali fattori provocatori possono aver predisposto al coagulo. In altre parole, è fondamentale determinare se la trombosi è stata provocata o non provocata, poiché ciascuna di esse ha implicazioni di gestione.
La conoscenza della posizione (p. es., prossimale vs distale) e dell’estensione della trombosi può anche guidare un ulteriore esame e può influenzare l’approccio terapeutico.
Sedi di trombosi venosa
Quando si considera il tromboembolismo venoso (TEV), è utile un apprezzamento dell’anatomia delle vene profonde delle estremità e del sistema polmonare. Ad esempio, le vene profonde dell’arto inferiore includono le vene femorali, iliache e poplitee.
La trombosi può verificarsi anche nelle vene dell’arto superiore come nelle vene succlavia, ascellare, brachiale.
Altre sedi di trombosi comprendono la trombosi della vena cava superiore, la trombosi della vena giugulare, la trombosi del seno venoso cerebrale, la trombosi del seno cavernoso, l’occlusione della vena retinica.
Queste ultime sedi sono meno comuni e, con l’identificazione di un trombo isolato in una di queste sedi, si deve considerare la possibilità di altre diagnosi esplicative o condizioni predisponenti (p. es., sindrome di Budd-Chiari con trombo o cirrosi epatica e trombo venoso splenico associato).
Molte malattie mieloproliferative o malattie clonali con insufficienza midollare acquisita hanno correlazioni con rare sedi di trombosi venosa o arteriosa (p. es., l’emoglobinuria parossistica notturna (EPN) può presentare una trombosi cerebrale venosa o addominale).
È anche possibile la trombosi delle vene superficiali, soprattutto con fattori provocatori come il cateterismo endovenoso o la cellulite localizzata; il trattamento della trombosi venosa superficiale in genere non richiede alcuna anticoagulazione.
Trombosi arteriosa
Come notato, la trombosi arteriosa può presentarsi come ictus acuto, o più spesso come un attacco ischemico transitorio (TIA), infarto miocardico o malattia arteriosa periferica acuta e/o cronica. Altri siti meno comuni possono includere arterie renali, arterie mesenteriche e arterie retiniche.
Oltre alla gestione acuta, la prevenzione secondaria si concentra sulla riduzione dei fattori di rischio cardiovascolare come obesità con diete mirate; colesterolo alto con prescrizione di statine e di farmaci quali gli inibitori di PCSK9; il diabete e l’ipertensione e soprattutto incoraggiando la modifica dello stile di vita e l’interruzione del fumo.
L’aumento dell’incidenza di obesità, ipertensione e ipercolesterolemia contribuisce al rischio di contrarre una trombosi arteriosa. Altri fattori di rischio includono il tessuto connettivo sottostante o le condizioni reumatologiche (p. es., LES, vasculite), nonché il già citato raro HITT, sindrome da antifosfolipidi, disturbi mieloproliferativi e EPN (tutti questi possono predisporre alla trombosi sia venosa che arteriosa).
Sintomi della trombosi venosa e arteriosa
I segni e i sintomi della trombosi variano a seconda della sede presunta e se è in acuto.
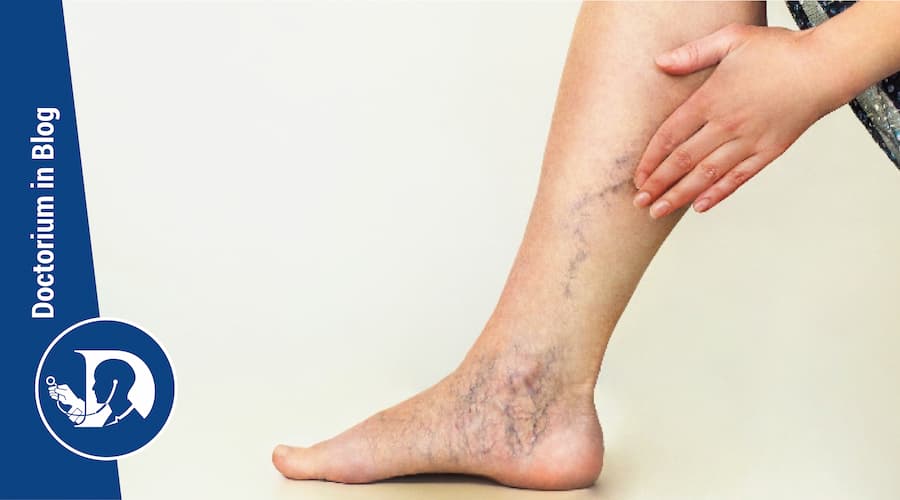
I pazienti con trombosi venosa profonda (TVP) spesso si presentano con gonfiore isolato degli arti, dolore, calore ed eritema nel sito del blocco.
Il paziente descrive tipicamente il dolore come un “crampo” localizzato nel polpaccio o nella coscia dell’arto inferiore interessato (sebbene possa verificarsi in qualsiasi estremità). Possono presentare riduzione del movimento dell’estremità, incapacità di deambulare o irradiazione del dolore (p. es., nell’inguine per la TVP che si estende alla vena femorale).
I pazienti con embolia polmonare acuta (EP) possono presentare dolore toracico pleurico, mancanza di respiro, affaticamento, mal di schiena, sincope o persino possono morire (p. es., EP associata a instabilità emodinamica o affaticamento del cuore destro). I segni includono tachicardia, tachipnea, febbre e possono avere desaturazione di ossigeno.
Più comunemente, la trombosi arteriosa provoca una compromissione cardiaca o cerebrovascolare. Quelli con trombosi acuta nelle arterie coronarie riferiranno spesso dolore toracico sinistro o pesantezza “schiacciante” con irradiazione al braccio sinistro o alla mascella (presentazione classica, sebbene si verifichino frequentemente presentazioni atipiche).
Se la trombosi si verifica in una delle arterie cerebrali (p. es., ictus ischemico), i sintomi possono includere insorgenza acuta di debolezza unilaterale o bilaterale, cefalea, confusione, alterazioni della vista, disartria, disfagia, parestesie, difficoltà di deambulazione o paralisi franca di uno o più estremità.
Trattamento e gestione
La gestione della trombosi arteriosa differisce da quello della trombosi venosa.
Nel caso del tromboembolismo venoso è necessario l’uso di vari agenti anticoagulanti che agiscono sui fattori procoagulanti, mentre la gestione della trombosi arteriosa è prevalentemente con agenti antipiastrinici in monoterapia o terapia con doppia antiaggregazione.
In molti casi è necessaria una consulenza specialistica con lo pneumologo, il cardiologo, e/o l’ematologo.
Per quanto riguarda il tromboembolismo venoso (TEV), l’American Society of Hematology (ASH) ha aggiornato nel 2018 le proprie linee guida per la gestione della trombosi venosa, compreso l’uso della profilassi nei pazienti ospedalizzati. In generale, è fondamentale capire la causa della trombosi venosa per guidarne la gestione e determinare se la trombosi è un primo episodio o un episodio ricorrente, poiché ciò può modificare la durata della terapia anticoagulante o antiaggregante.
È essenziale un’approfondita storia personale e familiare di TEV con un’attenta valutazione dei fattori di rischio provocatori e delle comorbilità. Una trombosi venosa può derivare da fattori di rischio reversibili, modificabili o acquisiti (ad es. interventi chirurgici recenti, traumi, infezioni, gravidanza, obesità patologica, uso di OCP, lunghi viaggi o immobilità, fumo eccessivo, tumore maligno sottostante ecc.). Esistono tuttavia forme di trombosi che si verificano in assenza di qualsiasi fattore provocante apparente.
Il trattamento della trombosi venosa secondo Becattini C. et al. (2016) prevede tre fasi, la fase iniziale, quella cronica e quella estesa. Il trattamento può variare a seconda che se si tratta di un primo episodio o di un episodio ricorrente, a seconda dell’entità del carico trombotico, se i fattori di rischio provocatori sono transitori o persistenti e se i sintomi si risolvono o rimangono cronici come nella sindrome post-trombotica.
Gestione della trombosi venosa profonda
La gestione della trombosi venosa profonda acuta (TVP) e dell’embolia polmonare (EP) nei pazienti ospedalizzati include tipicamente l’anticoagulazione con eparina non frazionata IV (UFH) o eparina a basso peso molecolare con un eventuale passaggio all’anticoagulazione orale. L’anticoagulazione tempestiva con eparina o EBPM fornisce un rapido range terapeutico per evitare la progressione della trombosi e ridurre la mortalità associata.
Dopo aver iniziato questi anticoagulanti per via endovenosa, si possono impiegare gli antagonisti della vitamina K (p. es., warfarin) per la gestione cronica ed estesa una volta che i pazienti raggiungono un INR terapeutico.
Per una trombosi iniziale provocata (soprattutto TVP distale semplice), la durata raccomandata è tipicamente di 3 mesi. Per il primo episodio di trombosi provocata con coagulo esteso, embolia polmonare massiva associata a compromissione emodinamica, o in pazienti con più fattori di rischio provocatori persistenti, si dovrebbe considerare una durata di almeno 3-6 mesi (o più in casi selezionati).
L’interruzione della terapia, prima della durata stabilite dalle linee guida, può aumentare il rischio di recidive di trombosi. La compliance/aderenza ai farmaci è molto importante per ridurre il rischio di recidiva. Nei pazienti con TVP o EP ricorrenti, la terapia diventa più complessa e la determinazione di forti fattori di rischio provocatori o transitori è importante per guidare il trattamento. I pazienti con tumore maligno attivo come fattore di rischio che provoca la trombosi dovrebbero tipicamente continuare la terapia anticoagulante per 6 mesi o più.
Storicamente, l’eparina a basso peso molecolare è preferita nei pazienti con trombosi e tumori maligni. Tuttavia, esistono eccezioni e le linee guida più recenti stanno ora incorporando l’uso di alcuni anticoagulanti orali diretti (p. es., edoxaban) per la gestione dei pazienti con tumori maligni.
Gestione dei pazienti che hanno avuto più episodi trombotici
I pazienti che hanno avuto uno o più episodi di trombosi di cui non si è riuscito a capirne la cause devono fare una terapia dalla durata tipicamente a lungo termine e può addirittura durare tutta la vita.
Con l’avvento dei nuovi anticoagulanti orali diretti (DOAC oppure NAO), sono aumentate le opzioni per l’anticoagulazione nella trombosi acuta. Tra questi abbiamo: dabigatran, edoxaban, rivaroxaban e apixaban. Dabigatran è un inibitore diretto della trombina, mentre gli altri tre sono inibitori diretti del fattore Xa. L’American Society of Hematology (ASH) ha raccomandato nel 2018 che gli anticoagulanti orali diretti possono essere utilizzati in determinate circostanze per la gestione del TEV acuto, tenendo in considerazione il rischio di sanguinamento e se vi è insufficienza renale.
Quando si utilizza eparina non frazionata invece, il tempo di tromboplastina parziale richiede un attento monitoraggio e la dose deve essere aggiustata ogni volta in base al valore. L’EBPM non richiede monitoraggio, sebbene occasionalmente per i pazienti patologicamente obesi possa essere monitorato controllando i livelli di anti-Fattore Xa.
Per gli antagonisti della vitamina K (cioè warfarin) è necessario invece monitorare il PT/INR e lo si deve mantenere nell’intervallo terapeutico (INR tipicamente tra 2 e 3). Con i NAO non è necessario alcun monitoraggio di routine; tuttavia, la compliance/l’aderenza ai farmaci rimane fondamentale per assicurarne l’efficacia.
Complicanze
La trombosi può dar luogo a complicazioni se gestita in modo improprio. Una complicanza significativa e ben studiata è la sindrome post-trombotica, che è una complicanza della trombosi venosa profonda.
I fattori di rischio per lo sviluppo della sindrome post-trombotica sono TVP ricorrente nello stesso sito, obesità e scarsa compliance con l’anticoagulazione.
I pazienti di solito presentano dolore cronico, pesantezza, crampi e gonfiore esacerbati durante l’esercizio e alleviati con il riposo. Gli studi hanno dimostrato che l’uso di calze elastiche compressive può aiutare a prevenire questa condizione.
L’ipertensione polmonare è anche un’altra complicazione vista come risultato del tromboembolismo cronico nel sistema vascolare polmonare. Le stime dicono che dallo 0,1 al 9% dei pazienti con una storia di embolia polmonare sviluppano la malattia vascolare polmonare.
A differenza degli altri tipi di ipertensione polmonare, la tromboembolia cronica indotta è curabile mediante la rimozione del coagulo nel sistema vascolare (endoarteriectomia polmonare).
La trombosi arteriosa può comportare molte complicazioni, in particolare per quanto riguarda le malattie cardiache e cerebrovascolari con conseguente significativa morbilità e disabilità e il rischio di eventi ricorrenti in assenza di modifiche dello stile di vita e di gestione medica.
Un’altra importante complicanza associata alla trombosi è l’emorragia spontanea (sia intracranica che extracranica) che può derivare dalla terapia con anticoagulanti a dose piena o agenti antipiastrinici.
L’emorragia intracranica, quando si verifica, è più devastante di quella extracranica con una mortalità che potrebbe raggiungere il 50% nei pazienti che utilizzano antagonisti della vitamina K (cioè warfarin).
La valutazione del rischio di sanguinamento da agenti anticoagulanti o antipiastrinici è essenziale. I pazienti a rischio particolarmente elevato di complicanze emorragiche includono gli anziani, i pazienti con ipertensione non controllata o che assumono agenti antipiastrinici insieme all’anticoagulante ovvero chi assumono warfarin con farmaci che interferiscono con il metabolismo dello stesso.
Bibliografia
- Mackman N. Triggers, targets and treatments for thrombosis. Nature. 2008;
- Prandoni P. Venous and Arterial Thrombosis: Is There a Link? Adv Exp Med Biol. 2017;
- Lowe GD. Venous and arterial thrombosis: epidemiology and risk factors at various ages. Maturitas. 2004;
- Favaloro EJ, et al., Aging hemostasis: changes to laboratory markers of hemostasis as we age – a narrative review. Semin Thromb Hemost. 2014 Sep;
- Naess IA, et al.,Incidence and mortality of venous thrombosis: a population-based study. J Thromb Haemost. 2007;
- Heit JA, Spencer FA, White RH. The epidemiology of venous thromboembolism. J Thromb Thrombolysis. 2016;
- Liao S, et al., Incidence of venous thromboembolism in different ethnic groups: a regional direct comparison study. J Thromb Haemost. 2014;
- Lee CH, et al., Incidence and cumulative recurrence rates of venous thromboembolism in the Taiwanese population. J Thromb Haemost. 2010;
- Mosevoll KA, et al., Adhesion Molecules, and Matrix Metalloproteases as Predisposing, Diagnostic, and Prognostic Factors in Venous Thrombosis. Front Med (Lausanne). 2018;
- Insull W. The pathology of atherosclerosis: plaque development and plaque responses to medical treatment. Am J Med. 2009;
- Streiff MB, et al., Guidance for the treatment of deep vein thrombosis and pulmonary embolism. J Thromb Thrombolysis. 2016;
- Lim W, et al., American Society of Hematology 2018 guidelines for management of venous thromboembolism: diagnosis of venous thromboembolism. Blood Adv. 2018;
- Becattini C, Agnelli G. Treatment of Venous Thromboembolism With New Anticoagulant Agents. J Am Coll Cardiol. 2016;
- Winter MP, et al., Chronic complications of venous thromboembolism. J Thromb Haemost. 2017;
- Witt DM, et al., American Society of Hematology 2018 guidelines for management of venous thromboembolism: optimal management of anticoagulation therapy. Blood Adv. 2018;
- Schünemann HJ, et al., American Society of Hematology 2018 guidelines for management of venous thromboembolism: prophylaxis for hospitalized and nonhospitalized medical patients. Blood Adv. 2018;
- Goktay AY, et al., Endovascular Treatment of Thrombosis and Embolism. Adv Exp Med Biol. 2017;
- Reitter-Pfoertner S, et al.,The influence of thrombophilia on the long-term survival of patients with a history of venous thromboembolism. Thromb Haemost. 2013;
- Cohen AT, et al.,Venous thromboembolism (VTE) in Europe. The number of VTE events and associated morbidity and mortality. Thromb Haemost. 2007;
- Shbaklo H, Kahn SR. Long-term prognosis after deep venous thrombosis. Curr Opin Hematol. 2008;
- Shoeb M, Fang MC. Assessing bleeding risk in patients taking anticoagulants. J Thromb Thrombolysis. 2013.
Hai bisogno di un parere su questa condizione?

Dott. Giovanni Schininà
30 minuti - 70 € 9 anni di esperienza Area di Ematologia Richiedi una televisita con: Dott. Giovanni SchininàGarantito in 24 ore! Con questo specialista o un suo collega.
Categorie
- Allergie e intolleranze
- Apparato Urogenitale
- Autismo e Disturbi dello Spettro Autistico
- Benessere Psichico e Salute mentale
- Caduta dei Capelli
- Coronavirus
- Disfunzioni della Tiroide
- Disturbi Alimentari
- Disturbi del Sonno
- Disturbi Gastrointestinali
- Epidemie e pandemie
- Farmaci - Terapie - effetti collaterali
- Malattie Autoimmuni
- Malattie infettive
- Malattie Infiammatorie
- malattie renali
- Malattie Respiratorie
- Malattie Reumatiche
- News
- Patologie Cardiovascolari
- Patologie del Piede
- Patologie del Sangue e della Coagulazione
- Patologie del Sistema Nervoso
- Patologie della Pelle
- Patologie Oculari
- Prevenzione e salute
- Problemi Muscoloscheletrici
- Salute dei Bambini
- Salute dell'Anziano
- Salute della Donna
- Sessualità e coppia
- Telemedicina
- Terapie e Rimedi Naturali
- Terapie Oncologiche
- Viaggi e Salute
- Video
- Vivere con il Diabete






