TIA o ischemia cerebrale transitoria nel paziente anziano: cause e terapie da seguire
Ultima modifica: 30 Novembre 2024
Hai bisogno di un parere su questa condizione?

Dott. Pietro Gareri
30 minuti - 70 € 36 anni di esperienza Area di Medicina Interna e Geriatria Richiedi una televisita con: Dott. Pietro GareriGarantito in 24 ore! Con questo specialista o un suo collega.
Introduzione
L’ictus cerebrale ischemico è una delle cause più comuni di morbilità e mortalità cerebrovascolare nei paesi sviluppati. Infatti si stima che 12-20 / 1.000 persone / anno di età compresa tra 75 e 84 anni subiranno un ictus.
Nel 40% dei casi non è presente alcun fattore scatenante (forme criptogeniche in cui non sono presenti né alterazioni della coagulazione né fonti emboliche), ma in più della metà di questi pazienti vi è un difetto interatriale come il forame ovale pervio (PFO). Si osserva anche PFO insieme ad una maggiore incidenza di aneurisma (rigonfiamento) del setto atriale (ASA).
Per maggiori informazioni sull’ictus cerebrale ischemico, puoi chiedere un consulenza a un neurologo online o ad un geriatra online a cui porre tutte le domande che desideri.
Cos’è il Forame Ovale (PFO)?
Il Forame Ovale Pervio, altrimenti abbreviato con l’acronimo PFO, definisce un’anomalia cardiaca in cui l’atrio destro comunica con il sinistro. Statisticamente interessa all’incirca il 25-30% della popolazione adulta.
In realtà la comunicazione tra i due atri è assolutamente normale e anzi essenziale durante la vita fetale, prima della nascita.
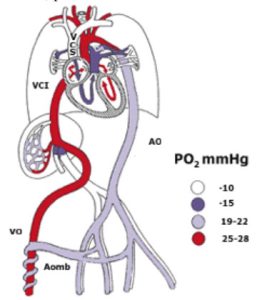
Durante la vita fetale i polmoni (vedi immagine) sono inattivi e l’ossigeno che va ai tessuti proviene dalla madre tramite i vasi del cordone ombelicale. Alla nascita, la circolazione placentare viene interrotta, i polmoni iniziano la loro attività respiratoria e il piccolo circolo (cioè quello polmonare) diventa pienamente funzionante.
Le modificazioni delle resistenze vascolari fanno si che la pressione atriale sinistra diventa leggermente superiore a quella destra. Questa differenza di pressione fa chiude il forame ovale.
Quando si parla di PFO?
Il forame ovale viene definito pervio (aperto), quando questa chiusura non avviene o risulta imperfetta.
È come se avessimo una porta semplicemente accostata e non chiusa, che si può aprire in un senso o nell’altro a seconda della pressione esercitata ai due lati.
In circa il 25% della popolazione adulta, il forame continua a rimanere pervio. La prevalenza di PFO nella popolazione generale tende a diminuire con l’aumentare dell’età, dal 34% nei primi tre decenni, fino al 20% nel nono decade, tutto questo perché si chiude spontaneamente in età avanzata oppure perché chi ne è portatore ha un’aspettativa di vita ridotta.
Cos’è l’aneurisma del setto atriale (ASA)?
L’ASA è un rigonfiamento assottigliato e incurvamento del pavimento del setto interatriale, più spesso in corrispondenza della fossa ovale, con protrusione nelle cavità atriali.
Si ritiene che si può porre diagnosi di ASA quando la protrusione all’interno di uno dei due atri è superiore a 10 mm.
Si è visto che la prevalenza di ASA:
- 2% –17% nell’ictus (per tutte le cause),
- 4% –25% nell’ictus criptogenico,
- 0,2% –22% nell’ictus da cause sconosciute,
- 0% –15 % nella popolazione di controllo.
In un recente studio, la relazione tra PFO e ictus criptogenico è stata evidenziata anche in pazienti di età superiore ai 55 anni.
Le ipotesi sull’origine delle ischemie cerebrali criptogeniche
Diversi Autori affermano che le cause ischemie cerebrali criptogeniche siano da ricercarsi nella presenza contemporanea di più difetti cardiaci. Il meccanismo patogenetico è principalmente dovuto all’embolia paradossa, cioè al passaggio di un embolo (coagulo di sangue) che si può formare nel circolo sanguigno dall’atrio destro (proveniente quindi dalla periferia) all’atrio sinistro (che invia il sangue prima in aorta e poi al cervello).
Questa ipotesi fu postulata per la prima volta nel 1877 da Cohnheim dopo aver eseguito un’autopsia su una giovane donna affetta da PFO e morta per un ictus.
Nella maggior parte dei casi, la fonte embolica rimane indeterminata; infatti, la trombosi venosa profonda si riscontra solo nel 5% –10% dei casi. Solo in pochi casi è possibile identificare fattori di rischio evidenti per il tromboembolismo come traumi, contraccettivi orali o stati di ipercoagulazione.
Pertanto, è stato ipotizzato che la formazione di questi emboli possa avvenire in situ, proprio nel PFO.
Un’altra possibilità è l’ipotesi aritmica: Berthet et al. hanno osservato che il 60% di pazienti con ASA più PFO presentavano aritmie atriali. Ciò potrebbe essere correlato allo stretching (cioè allo stiramento del tessuto) del setto locale con alterazioni elettrofisiologiche, che potrebbe essere la causa della fibrillazione atriale parossistica.
Infine, vale la pena notare la possibile associazione tra ASA e una valvola di Eustachio persistente, che si correla positivamente con il rischio di embolia paradossale. Ciò potrebbe forse essere correlato alla direzione del flusso sanguigno verso la fossa ovale, portando così a una facilitazione dello shunt destro-sinistro.
Il nostro caso clinico di ischemia cerebrale transitoria
Con il nostro team abbiamo visitato un uomo di 68 anni che accusava diversi episodi, da circa due mesi, di vertigini e instabilità posturale. Tali sintomi erano sospetti di TIA ovvero di Ischemia Cerebrale Transitoria. Il TIA è un disturbo della funzione cerebrale che dura solitamente meno di 1 ora e deriva da un blocco temporaneo dell’afflusso di sangue al cervello.
Il paziente era affetto da ipertensione; nel 2005 e nel 2007 è stato ricoverato in un reparto di medicina interna per fibrillazione atriale solitaria e nel 2008 in un reparto neurologico per ictus con emiparesi sinistra. Non sono state dimostrate ulteriori crisi di fibrillazione atriale durante il monitoraggio ripetuto dell’elettrocardiografia Holter (ECG). Era anche affetto da ipertrofia prostatica benigna.
Stava assumendo ticlopidina 250 mg due volte al giorno, esomeprazolo 20 mg / giorno, valsartan 80 mg / giorno e tamsulosina 0,4 mg / giorno. L’esame clinico ha mostrato che era orientato, con lieve ipostenia agli arti sinistri. L’attività cardiaca era ritmica a 70 battiti / minuto e la pressione arteriosa era 140/75 mmHg.
Il murmure vescicolare all’auscultazione polmonare era presente, ma era aspro; l’addome era trattabile e il fegato si palpava fino ad 1 cm dalle coste. L’emocromo, gli indici di funzionalità epatica e renale, gli ormoni tiroidei, i valori di laboratorio della coagulazione e della trombofilia erano normali.
Esami strumentali per individuare l’ischemia cerebrale
La tomografia computerizzata del cervello (TAC) ha mostrato lesioni vascolari con un’area ipodensa nel lobo occipitale destro. L’ecografia Doppler sopra-aortica ha mostrato ateromasia carotidea senza cambiamenti emodinamici significativi.
L’ECG Holter ha riportato ritmo sinusale, extrasistoli ed episodi di bigeminismo sopraventricolare. La funzione cardiaca è stata studiata tramite ECOCARDIOGRAFIA TORACICA, che ha mostrato fibrosi della valvola mitrale e aortica e lieve insufficienza mitralica. Sono stati inoltre riscontrati una pressione arteriosa polmonare di 43 mmHg e un’escursione anormale del setto atriale durante il ciclo cardiorespiratorio.
L’ecocardiografia trans esofagea ha mostrato la presenza di ASA; un test con microbolle, derivate da una miscela di aria e soluzione salina o colloidi, ha rivelato uno shunt (cioè il passaggio di sangue) sul forame ovale, a seguito della manovra di Valsalva (inspirazione profonda seguita da un’espirazione forzata a glottide chiusa).
Il caso è stato nuovamente valutato con l’ausilio del cardiologo interventista. Il paziente è stato sottoposto a chiusura con transcatetere percutanea della comunicazione interatriale mediante un dispositivo Amplatzer da 40 mm (una sorta di “ombrellino” che va a chiudere il foro).
La procedura è stata eseguita in anestesia generale, con il paziente in intubazione endotracheale, monitorato da ecocardiografia trans esofagea dopo cannulazione della vena femorale.
Il paziente è stato dimesso dopo 4 giorni. È stata suggerita una terapia antipiastrinica con Aspirina 100 mg / die e clopidogrel 75 mg / die, nonché un pattern di profilassi antibiotica per l’endocardite batterica.
Ci sono vantaggi nel chiudere il forame ovale con il dispositivo Amplazer?
L’ecocolordoppler cardiaco trans esofageo e Doppler transcranico, o l’ecocolordoppler cardiaco trans esofageo con il test delle microbolle, sono i metodi suggeriti per rilevare e quantificare gli shunt intracardiaci, sia a riposo che a seguito della manovra di Valsalva. L’ecocolordoppler cardiaco trans esofageo è un esame insostituibile per caratterizzare il setto interatriale e la radice aortica. Fondamentale anche per misurare tutti i parametri richiesti necessari per programmare con attenzione l’intervento di chiusura percutanea.
Recentemente sono stati effettuati studi che hanno evidenziato che i pazienti affetti da ASA e che presentano uno shunt destro-sinistro significativo sono a più alto rischio di ictus.
Secondo questi studi la chiusura di un PFO negli adulti che avevano avuto un ictus ischemico si è dimostrata superiore alla sola terapia medica nel prevenire nuovi eventi ischemici. Al contrario, in un altro studio chiamato “Patent Foramen Ovale and Cryptogenic Embolism (PC)”, la chiusura di un PFO non ha comportato una riduzione significativa del rischio di eventi embolici ricorrenti o morte per ictus rispetto alla terapia medica.
Prima di questi studi ne è stato fatto un altro chiamato “CLOSURE I23”. Quest’ultimo non mostrava cambiamenti significativi tra i pazienti trattati con farmaci e quelli che erano stati sottoposti a chiusura del PFO con il dispositivo Starflex. Successivamente quest’ultimo dispositivo non è stato più commercializzato.
Al contrario, la sperimentazione dello studio “RESPECT21” ha mostrato i vantaggi della chiusura del forame attraverso l’uso di un dispositivo più sicuro e più efficace, come l’Amplatzer.
Che terapia è meglio fare in caso di ischemia cerebrale?
Nei pazienti che sviluppano il primo evento di attacco ischemico transitorio (TIA) o ischemia cerebrale transitoria e senza fattori di rischio clinici (come le condizioni che possono facilitare la trombosi venosa profonda) e fattori di rischio anatomici (come la presenza di ASA, un’ampiezza di PFO> 4 mm e uno shunt basale), il trattamento farmacologico con antipiastrinici o anticoagulanti è altamente raccomandato.
Se la chiusura del dispositivo a catetere è controindicata, o se il paziente rifiuta la procedura, il trattamento di scelta è medico mediante anticoagulazione orale.
Al contrario, nei pazienti con ricorrenti ischemie cerebrali anche transitorie durante il trattamento antipiastrinico, si raccomanda la chiusura percutanea del PFO.
Il trattamento interventistico, quando indicato, deve essere posticipato ad almeno 1 mese dopo l’ictus; inoltre, l’eparina necessaria durante la procedura potrebbe essere pericolosa nelle lesioni cerebrali di grandi dimensioni. Nelle persone affette da ictus minore o TIA, non è richiesto alcun tempo di latenza prima della procedura.
Dopo il trattamento interventistico, l’ecocolordoppler cardiaco trans toracico è altamente raccomandato prima della dimissione, poi a 1 mese, 3 mesi, 6 mesi e 12 mesi e successivamente ogni anno. L’ecocolordoppler cardiaco trans toracico con microbolle si deve fare dopo 6 mesi e deve essere eseguito un ECG Holter quando richiesto dal quadro clinico. L’ecocolordoppler cardiaco transesofageo è richiesto se l’ecocolordoppler cardiaco trans toracico mostra uno shunt destro-sinistro significativo, o comunque quando suggerito in base al quadro clinico.
Rischi legati alla procedura di chiusura del forame ovale
I rischi sono legati all’anestesia e alla possibile embolizzazione del dispositivo. Tuttavia, questo evento è molto raro grazie alla sicurezza offerta dal sistema di rilascio della vite.
Quando è presente ASA, la procedura di chiusura percutanea del PFO può essere considerata come prevenzione secondaria dell’ictus criptogenico anche nei pazienti anziani.
Bibliografia
- Gareri P. et al. Transient cerebral ischemia in an elderly patient with patent foramen ovale and atrial septal aneurysm, Clin Interv Aging, 2015 Sep;
- Berthet K et al. Significant association of atrial vulnerability with atrial septal abnormalities in young patients with ischemic stroke of unknown cause. Stroke. 2000;
- Feigin VL et al., Stroke epidemiology: a review of population-based studies of incidence, prevalence, and case-fatality in the late 20th century. Lancet Neurol. 2003;
- Carroll JD et al. RESPECT Investigators Closure of patent foramen ovale versus medical therapy after cryptogenic stroke. N Engl J Med. 2013;
- 23.Furlan AJ et al. Closure or medical therapy for cryptogenic stroke with patent foramen ovale. N Engl J Med. 2012.
Hai bisogno di un parere su questa condizione?

Dott. Pietro Gareri
30 minuti - 70 € 36 anni di esperienza Area di Medicina Interna e Geriatria Richiedi una televisita con: Dott. Pietro GareriGarantito in 24 ore! Con questo specialista o un suo collega.
Categorie
- Allergie e intolleranze
- Apparato Urogenitale
- Autismo e Disturbi dello Spettro Autistico
- Benessere Psichico e Salute mentale
- Caduta dei Capelli
- Coronavirus
- Disfunzioni della Tiroide
- Disturbi Alimentari
- Disturbi del Sonno
- Disturbi Gastrointestinali
- Epidemie e pandemie
- Farmaci - Terapie - effetti collaterali
- Malattie Autoimmuni
- Malattie infettive
- Malattie Infiammatorie
- malattie renali
- Malattie Respiratorie
- Malattie Reumatiche
- News
- Patologie Cardiovascolari
- Patologie del Piede
- Patologie del Sangue e della Coagulazione
- Patologie del Sistema Nervoso
- Patologie della Pelle
- Patologie Oculari
- Prevenzione e salute
- Problemi Muscoloscheletrici
- Salute dei Bambini
- Salute dell'Anziano
- Salute della Donna
- Sessualità e coppia
- Telemedicina
- Terapie e Rimedi Naturali
- Terapie Oncologiche
- Viaggi e Salute
- Video
- Vivere con il Diabete






