Tinea o Pitiriasi versicolor o fungo di mare: cos’è, caratteristiche, causa e cura
Ultima modifica: 30 Novembre 2024
Hai bisogno di un parere su questa condizione?

Dott.ssa Martina Tolone
30 minuti - 80 € 7 anni di esperienza Area di Dermatologia e Venereologia Richiedi una televisita con: Dott.ssa Martina ToloneGarantito in 24 ore! Con questo specialista o un suo collega.
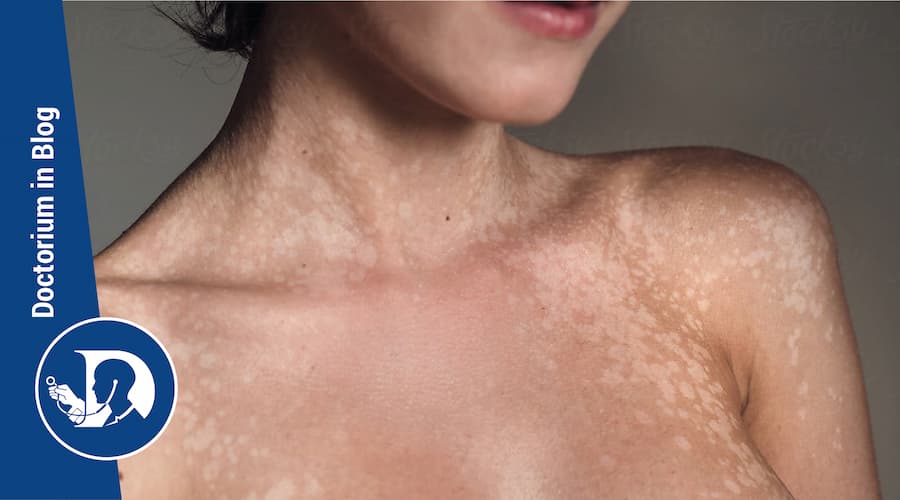
Macchie cutanee finemente squamose iperpigmentate o ipopigmentate a livello del collo, tronco o braccia sono lesioni cutanee tipiche della pitiriasi versicolor, anche nota come tinea versicolor. Viene impropriamente chiamata anche “fungo di mare” perché le chiazze decolorate sulla pelle sono più evidenti quando si inizia l’esposizione al sole e ci si abbronza.
In realtà, il mare non favorisce l’infezione ma semplicemente le lesioni diventano più evidenti (ecco perché la definizione di fungo di mare). Si tratta di un’infezione fungina superficiale, frequente e benigna della pelle. Appartiene alle malattie legate alla Malassezia. Nel nostro articolo vedremo nello specifico da cosa è provocata, quanto è frequente, come si pone diagnosi e come si tratta.
Per maggiori informazioni su macchie cutanee e pitiriasi versicolor puoi chiedere una consulenza a un dermatologo online a cui porre tutte le domande che desideri.
Cosa provoca l’insorgenza della pitiriasi versicolor
La pitiriasi versicolor è causata dalla Malassezia, un fungo lipofilo dimorfico, noto anche come Pityrosporum. Ad oggi sono state identificate 14 specie di Malassezia. Le specie principali isolate nella pitiriasi versicolor sono Malassezia furfur, Malassezia globosa, Malassezia sympodialis. Si tratta comunque di un componente della normale flora cutanea. La Malassezia è infatti un commensale della pelle sana.
È più comune nelle zone oleose come il viso, il cuoio capelluto e la schiena. La Malassezia può causare la pitiriasi versicolor quando si converte nella sua forma filamentosa patogena. I fattori che portano a questa trasformazione includono la predisposizione genetica, le condizioni ambientali come il calore e l’umidità, l’immunodeficienza, la gravidanza, la pelle grassa e l’applicazione di lozioni e creme oleose.
Quanto è frequente la pitiriasi versicolor
La pitiriasi versicolor è stata segnalata in tutto il mondo, ma è più comune nei paesi caldi e umidi: la prevalenza è del 50% nei paesi tropicali e dell’1,1% nei climi freddi come la Svezia.
Si verifica più frequentemente negli adolescenti e nei giovani adulti, probabilmente a causa dell’aumento della produzione di sebo da parte delle ghiandole sebacee che consentono un ambiente più ricco di lipidi in cui può crescere la Malassezia. La pitiriasi versicolor colpisce allo stesso modo uomini e donne e non è stata osservata alcuna predominanza etnica specifica.
Sintomi e segni della pitiriasi versicolor
I pazienti presentano chiazze o placche multiple, ben delimitate, ovali, finemente squamose. Le lesioni cutanee possono essere ipopigmentate, iperpigmentate o eritematose e occasionalmente confluiscono e si diffondono. La desquamazione sottile può non essere immediatamente evidente sulle lesioni, ma si può facilmente provocare se si stira la pelle oppure la si raschia.
La distribuzione delle lesioni sulla pelle riflette la natura lipofila del fungo; infatti, vengono colpite principalmente le aree seborroiche (tronco, collo e/o braccia). Può essere interessato anche il viso, in particolare nei bambini. Le lesioni cutanee da pitiriasi versicolor sono generalmente asintomatiche o leggermente pruriginose. Può capitare però che in condizioni climatiche molto calde e umide possa esserci prurito grave.
Come si fa la diagnosi
La diagnosi di fungo di mare viene solitamente facilmente formulata sulla base della sua caratteristica presentazione clinica (macchie o placche iperpigmentate o ipopigmentate, finemente squamose).
La luce ultravioletta (lampada di wood) evidenzia la fluorescenza arancio-ramata tipica della pitiriasi versicolor.
La diagnosi può essere confermata grazie all’esame microscopico delle squame che vengono imbevute di idrossido di potassio. Si possono così osservare i tipici grappoli d’uva delle cellule di lievito e le lunghe ife. Poiché il supporto standard dell’idrossido di potassio non ha un contrasto di colore, è possibile aggiungere una macchia blu di metilene, una macchia blu inchiostro o una macchia Swartz-Medrik per visualizzare meglio.
Caratteristiche istopatologiche
Per confermare la diagnosi non è necessario effettuare la biopsia cutanea, ma se viene eseguita, i reperti istologici che possono osservarsi sono: ipercheratosi, acantosi e un lieve infiltrato perivascolare superficiale nel derma. Gli elementi fungini sono localizzati quasi esclusivamente all’interno dello strato corneo e spesso possono essere visualizzati anche in sezioni colorate con ematossilina-eosina. Sono presenti sia le spore che le ife della Malassezia, spesso paragonate a spaghetti e polpette. La colorazione periodica con acido di Schiff può migliorare il riconoscimento del fungo.
Quale terapia si addice alla pitiriasi versicolor
Per prima cosa bisogna rassicurare il paziente che l’agente eziologico della pitiriasi versicolor (o fungo di mare) è un abitante fungino commensale della normale flora cutanea e pertanto la malattia non è contagiosa. Inoltre, la pitiriasi versicolor non causa né cicatrici permanenti né disturbi della pigmentazione anche se in molti casi, può verificarsi una recidiva della malattia nonostante un trattamento efficace.
La pitiriasi versicolor può essere trattata con agenti topici e/o sistemici.
I farmaci topici sono considerati la terapia di prima linea. Si dividono in agenti antifungini aspecifici (zolfo più acido salicilico, solfuro di selenio 2,5% e zinco piritione) che rimuovono principalmente i tessuti morti e prevengono ulteriori invasioni e farmaci antifungini specifici, che hanno effetti fungicidi o fungistatici. Gli agenti antifungini includono imidazolo (clotrimazolo 1%, ketoconazolo 2%, econazolo, isoconazolo, miconazolo), ciclopiroxolamina 1% e allilammina (terbinafina 1%). Le forme galeniche come gli spray o le soluzioni schiumose negli shampoo sono preferibili alle creme perché le creme sono più grasse e più difficili da applicare. Il ketoconazolo è il trattamento topico più comunemente usato per trattare la pitiriasi versicolor.
I farmaci orali sono impiegati come trattamento di seconda linea quindi nel caso in cui la terapia topica non sia stata efficace. Si possono usare anche nei casi in cui la malattia è diffusa in tutto il corpo, nei casi gravi e in quelli ricorrenti. Le terapie sistemiche includono itraconazolo e fluconazolo che sono preferiti al ketoconazolo orale che non è più approvato a causa dei suoi potenziali effetti collaterali epatotossici. La terbinafina orale invece non è efficace nel trattamento della pitiriasi versicolor.
In caso di recidiva di pitiriasi versicolor, può essere necessaria una terapia di mantenimento. Si può optare per un trattamento profilattico topico, ma si preferiscono gli agenti antifungini sistemici perché richiedono meno tempo e garantiscono una migliore compliance.
Prognosi
La pitiriasi versicolor o fungo di mare è una patologia benigna e non contagiosa poiché l’agente patogeno fungino causale è commensale della pelle normale. Gli agenti antifungini orali e topici sono efficaci; tuttavia, la recidiva della malattia è comune e può avere un impatto sulla qualità della vita del paziente. Pertanto, dovrebbero essere prese in considerazione le misure preventive. Inoltre, occorre ricordare ai pazienti che i cambiamenti pigmentari possono richiedere settimane o mesi per essere eliminati, anche se il fungo viene debellato.
Bibliografia
- Brandi N et al., Tinea versicolor of the neck as side effect of topical steroids for alopecia areata. J Dermatolog Treat. 2019;
- Choi FD et al., Topical ketoconazole: a systematic review of current dermatological applications and future developments. J Dermatolog Treat. 2019;
- Alvarado Z et al., Fungal diseases in children and adolescents in a referral centre in Bogota, Colombia. Mycoses. 2018;
- De Luca DA et al., A study of skin disease spectrum occurring in Angola phototype V-VI population in Luanda. Int J Dermatol. 2018;
- Errichetti E et al., Dermoscopy in General Dermatology: A Practical Overview. Dermatol Ther (Heidelb). 2016;
- Prohic A et al., Malassezia species in healthy skin and in dermatological conditions. Int J Dermatol. 2016;
- Rosen T. Mycological Considerations in the Topical Treatment of Superficial Fungal Infections. J Drugs Dermatol. 2016;
- Gupta AK, Foley KA. Antifungal Treatment for Pityriasis Versicolor. J Fungi (Basel). 2015;
- Gupta AK, Lyons DC. Pityriasis versicolor: an update on pharmacological treatment options. Expert Opin Pharmacother. 2014;
- Hawkins DM, Smidt AC. Superficial fungal infections in children. Pediatr Clin North Am. 2014;
Hai bisogno di un parere su questa condizione?

Dott.ssa Martina Tolone
30 minuti - 80 € 7 anni di esperienza Area di Dermatologia e Venereologia Richiedi una televisita con: Dott.ssa Martina ToloneGarantito in 24 ore! Con questo specialista o un suo collega.
Categorie
- Allergie e intolleranze
- Apparato Urogenitale
- Autismo e Disturbi dello Spettro Autistico
- Benessere Psichico e Salute mentale
- Caduta dei Capelli
- Coronavirus
- Disfunzioni della Tiroide
- Disturbi Alimentari
- Disturbi del Sonno
- Disturbi Gastrointestinali
- Epidemie e pandemie
- Farmaci - Terapie - effetti collaterali
- Malattie Autoimmuni
- Malattie infettive
- Malattie Infiammatorie
- malattie renali
- Malattie Respiratorie
- Malattie Reumatiche
- News
- Patologie Cardiovascolari
- Patologie del Piede
- Patologie del Sangue e della Coagulazione
- Patologie del Sistema Nervoso
- Patologie della Pelle
- Patologie Oculari
- Prevenzione e salute
- Problemi Muscoloscheletrici
- Salute dei Bambini
- Salute dell'Anziano
- Salute della Donna
- Telemedicina
- Terapie e Rimedi Naturali
- Terapie Oncologiche
- Viaggi e Salute
- Video
- Vivere con il Diabete





